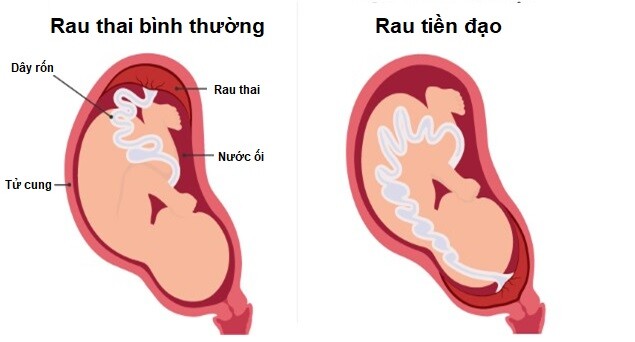
Hầu hết trường hợp, nhau thai bám vào phần trên của tử cung. Nhưng nếu nó bám xuống phần dưới của tử cung, bạn có thể được chẩn đoán là nhau thai bám thấp hoặc nhau tiền đạo.
 Nguồn ảnh whattoexpect.com
Nguồn ảnh whattoexpect.com
Nhau bám thấp là gì?
Nhau bám sát nhưng không che kín lỗ cổ tử cung (thường trong vòng 2 cm) được gọi là nhau thai bám thấp. Trong ba tháng giữa của thai kỳ, thường là trong quá trình siêu âm 21- 22 tuần, bác sĩ có thể chẩn đoán tình trạng này ở thai phụ.
Khoảng 9 trong số 10 trường hợp, nhau bám thấp sẽ tự điều chỉnh và không trở thành nhau tiền đạo vào thời điểm chuyển dạ. Khi tử cung phát triển trong 3 tháng cuối của thai kỳ, nhau thai sẽ tự “di chuyển” lên phía trên và ra khỏi cổ tử cung.
Nhau tiền đạo là gì?
 Nguồn ảnh whattoexpect.com
Nguồn ảnh whattoexpect.com
Nhau tiền đạo là một biến chứng thai kỳ tương đối hiếm gặp, khi đó nhau thai làm tổ ở phần thấp tử cung và che phủ một phần hoặc toàn bộ cổ tử cung.
Hiện nay, nhau tiền đạo được định nghĩa là bất kỳ trường hợp nào mà nhau thai che phủ một phần hoặc toàn bộ cổ tử cung.
Trước đây nhau tiền đạo được phân loại thành nhau bám mép (khi nhau thai nằm trong vòng 2 cm của cổ tử cung nhưng không bao phủ nó), nhau tiền đạo một phần (khi bánh nhau che một phần lỗ cổ tử cung) và nhau tiền đạo hoàn toàn (khi nhau thai che phủ toàn bộ phần mở cổ tử cung). Tuy nhiên hiện nay phân loại này không còn được sử dụng.
Nhau thai chặn lỗ cổ tử cung có thể gây chảy máu khi mang thai và chuyển dạ, đồng thời có thể ảnh hưởng đến quá trình chuyển dạ.
Nếu bác sĩ thấy thai phụ bị nhau thai bám thấp trong 3 tháng đầu hoặc 3 tháng giữa thai kỳ, bác sĩ sẽ đề nghị họ siêu âm tiếp vào tuần 28 đến 32 của thai kỳ để kiểm tra vị trí của nhau thai.
Nhau bám thấp phổ biến như thế nào?
Nhau tiền đạo xảy ra khoảng 1 trong số 200 ca sinh nở.
Nếu bạn được thông báo rằng bạn có nhau bám thấp hoặc nhau tiền đạo trước 28 tuần, đừng lo lắng. Nhiều phụ nữ được chẩn đoán bị nhau tiền đạo trong 3 tháng giữa của thai kỳ, thường là khi siêu âm định kỳ.
Phần lớn các trường hợp nhau tiền đạo được chẩn đoán trong 3 tháng đầu và 3 tháng giữa thai kỳ sẽ được giải quyết vào 3 tháng cuối, nghĩa là nhau thai di chuyển lên và ra khỏi cổ tử cung trước khi sinh.
Trên thực tế, bác sĩ thậm chí có thể không đề cập đến tình trạng này cho đến thai kỳ vào 3 tháng cuối, vì khả năng là nó sẽ không kéo dài cho đến lúc đó.
Ai có nguy cơ bị nhau thai tiền đạo cao nhất?
Các yếu tố nguy cơ của nhau thai bao gồm:
- Tuổi. Nhau tiền đạo có nhiều khả năng xảy ra ở phụ nữ trên 30 tuổi hơn ở những người dưới 20 tuổi.
- Đã từng mang thai. Tình trạng này phổ biến hơn ở những phụ nữ đã từng mang thai ít nhất một lần.
- Mang nhiều thai. Mang từ 2 thai trở lên làm tăng khả năng bị nhau tiền đạo.
- Đã từng mổ đẻ hoặc phẫu thuật ở tử cung. Sẹo trên tử cung do các cuộc phẫu thuật trước đó, bao gồm mổ đẻ, cắt bỏ u xơ tử cung…, làm tăng nguy cơ nhau tiền đạo.
- Hút thuốc hoặc sử dụng ma túy. Sử dụng thuốc lá hoặc cocaine trong khi mang thai làm tăng khả năng mắc một loạt các biến chứng, bao gồm cả nhau tiền đạo.
- Chủng tộc. Một số nghiên cứu cho thấy phụ nữ châu Á và da đen có nguy cơ bị nhau tiền đạo cao hơn các nhóm chủng tộc khác.
- Thụ tinh trong ống nghiệm (IVF). Công nghệ hỗ trợ sinh sản bao gồm IVF có liên quan đến việc tăng nguy cơ mắc các vấn đề về nhau thai, bao gồm nhau tiền đạo.
 Hút thuốc khi mang thai làm tăng nguy cơ bị nhau tiền đạo. Nguồn ảnh cdc.gov
Hút thuốc khi mang thai làm tăng nguy cơ bị nhau tiền đạo. Nguồn ảnh cdc.gov
Các triệu chứng của nhau tiền đạo là gì?
Nhau tiền đạo hoặc nhau bám thấp thường được phát hiện và chẩn đoán không dựa trên các triệu chứng mà khi siêu âm định kỳ vào 3 tháng giữa thai kỳ.
Đôi khi tình này thường được báo trong tam cá nguyệt thứ ba và đôi khi sớm hơn với các triệu chứng sau:
- Chảy máu. Các vấn đề về nhau thai, bao gồm nhau tiền đạo, là nguyên nhân phổ biến nhất gây chảy máu âm đạo nhiều trong giai đoạn sau của thai kỳ. Khoảng 2/3 phụ nữ bị nhau tiền đạo bị chảy máu đỏ tươi, không đau. Tuy nhiên, cứ 3 phụ nữ thì có 1 người không chảy máu.
- Co thắt tử cung. Mặc dù cảm giác đau không phổ biến nhưng một số phụ nữ bị nhau tiền đạo lại bị co thắt tử cung, nó thường xảy ra cùng với chảy máu.
- Ngôi thai ngược. Thai nhi có nhiều khả năng ở tư thế ngôi mông khi mẹ bị nhau tiền đạo. Đó là bởi vì trong một thai kỳ điển hình, tư thế nằm trong tam cá nguyệt thứ ba thoải mái nhất cho em bé là đầu nằm xuống dưới đáy tử cung, nơi có nhiều khoảng trống nhất. Nhưng với nhau thai tiền đạo, nhau thai chiếm khoảng không gian mà bình thường đầu của bé sẽ ở đó. Điều đó có thể khiến thai chuyển sang tư thế ngôi mông.
Cầm máu do nhau thai tiền đạo
Khi cổ tử cung của bạn bắt đầu giãn ra và căng lên để chuẩn bị cho việc sinh nở, có thể xảy ra hiện tượng rách các mạch máu nối nhau thai với tử cung ở khu vực trên cổ tử cung. Điều này có thể gây chảy máu. Nguy cơ chảy máu tăng lên nếu nhau thai che phủ cổ tử cung nhiều hơn.
Không có cách nào để ngăn ngừa nhau tiền đạo và không có thủ thuật phẫu thuật hoặc y tế nào có thể khắc phục tình trạng này. Tuy nhiên, nhiều sự cố chảy máu có thể được điều trị hiệu quả trước khi mất máu gây nguy hiểm cho mẹ hoặc thai. Kiểm soát chảy máu nhẹ thường bao gồm tránh các hoạt động có thể gây chảy máu, như tập thể dục và quan hệ tình dục.
Chảy máu nghiêm trọng và không kiểm soát được, đặc biệt là nếu thai gặp tình trạng nghiêm trọng, có thể là nguyên nhân khiến thai phụ phải sinh ngay lập tức. Hãy đến phòng cấp cứu ngay lập tức nếu bị chảy máu nhiều.
Nhau tiền đạo được điều trị như thế nào?
Nếu được chẩn đoán là bị nhau tiền đạo, thai phụ sẽ cần chú ý đến tình trạng chảy máu nhiều cũng như các dấu hiệu chuyển dạ sinh non.
Mục tiêu của bác sĩ là giữ thai cho đến gần ngày dự sinh nhất có thể. Khi thai phụ đã đến 3 tháng cuối thai kỳ, bác sĩ có thể đề nghị các biện pháp để đảm bảo mang thai và sinh nở an toàn, đặc biệt nếu họ bị ra máu. Các biện pháp có thể bao gồm:
- Để phần khung chậu được nghỉ ngơi. Điều này bao gồm kiêng quan hệ tình dục, ngừng sử dụng tampon hoặc thụt rửa âm đạo và hạn chế thăm khám phụ khoa.
- Tăng cường theo dõi thai nhi. Bác sĩ có thể muốn theo dõi thai nhi để đảm bảo nhịp tim của thai vẫn mạnh và cử động đều đặn.
- Thuốc men. Bác sĩ có thể cung cấp cho bạn các loại thuốc để ngăn ngừa chuyển dạ sớm và kéo dài thời gian mang thai tới ít nhất 36 tuần.
- Nghỉ ngơi tại giường. Vì không hoạt động kéo dài có thể dẫn đến các biến chứng bao gồm teo cơ và tăng nguy cơ đông máu, các bác sĩ thường tránh chỉ định nghỉ ngơi nghiêm ngặt trên giường trong thai kỳ. Tuy nhiên, bác sĩ có thể khuyên thai phụ nên hạn chế hoạt động, chẳng hạn như tập thể dục, đi bộ hoặc đứng trong thời gian dài.
- Chăm sóc trong bệnh viện. Bác sĩ có thể cho thai phụ nhập viện cho đến khi sinh, đặc biệt nếu họ bị chảy máu, để theo dõi cả mẹ và thai nhi liên tục.
Bạn có thể sinh con tự nhiên với nhau tiền đạo không?
Đôi khi có thể sinh qua đường âm đạo với nhau tiền đạo, nhưng hầu hết thai phụ sinh qua đường mổ để tránh chảy máu nguy hiểm đến tính mạng.
Nếu nhau thai bao phủ hoàn toàn hoặc một phần cổ tử cung trong 3 tháng cuối thai kỳ, thai phụ sẽ sinh mổ và khoảng 75% sẽ được lên lịch mổ trước khi bắt đầu chuyển dạ. Nếu nhau tiền đạo được giải quyết và nhau thai không còn bao phủ cổ tử cung, bạn có thể sinh thường qua đường âm đạo.
Nếu thai phụ chưa đến tuần thứ 37 của thai kỳ và việc sinh non là cần thiết, thai phụ sẽ được tiêm steroid để nhanh chóng trưởng thành phổi của thai nhi trước khi tiến hành sinh mổ. Nếu xuất huyết nghiêm trọng sau 36 tuần, bác sĩ có thể đề nghị mổ lấy thai ngay lập tức.
Các biến chứng khác của nhau tiền đạo
Mặc dù bản thân nhau tiền đạo không nguy hiểm cho thai phụ hoặc thai nhi, nhưng nó có thể dẫn đến chảy máu nghiêm trọng và sinh non. Bác sĩ sẽ theo dõi bạn chặt chẽ và có biện pháp phòng ngừa để ngăn ngừa các biến chứng.
Các biến chứng có thể xảy ra của nhau tiền đạo bao gồm:
- Sinh non. Nhau tiền đạo làm tăng nguy cơ sinh trước ngày dự sinh. Sinh non có liên quan đến việc trẻ có cân nặng sơ sinh thấp hơn và điểm APGAR thấp hơn.
- Nhau cài răng lược. Nhau tiền đạo là một yếu tố nguy cơ gây ra hiện tượng nhau cài răng lược, đó là khi nhau thai bám quá sâu vào thành tử cung. Điều này có thể gây chảy máu đe dọa tính mạng trong 3 tháng cuối và vào thời điểm sinh nở, đó là lý do tại sao bác sĩ hầu như luôn đề nghị thai phụ sinh mổ theo lịch trình trước ngày dự sinh. Rủi ro sẽ cao hơn nếu họ đã từng mổ đẻ trước đây.
- Mạch máu tiền đạo. Biến chứng thai kỳ này rất hiếm gặp, xảy ra ở khoảng 1 trong số 2.500 trường hợp mang thai, nhưng nghiêm trọng. Đối với hiện tượng mạch máu tiền đạo, một số mạch máu cuống rốn của thai nhi chạy ngang qua hoặc rất gần với lỗ mở của cổ tử cung. Các mạch này nằm trong màng, không được bảo vệ bởi dây rốn hoặc nhau thai. Như vậy, chúng có nguy cơ bị vỡ khi màng vỡ. Do đó, thai nhi có thể mất một lượng máu đáng kể. Nếu chảy máu nghiêm trọng, thai nhi có thể chết, và người mẹ có thể bị biến chứng do mất máu lớn.
- Băng huyết và cắt tử cung. Nếu thai phụ bị nhau tiền đạo, đôi khi chảy máu có thể không kiểm soát được trong quá trình chuyển dạ hoặc những giờ sau khi sinh. Trong một số trường hợp hiếm hoi, chảy máu nghiêm trọng có thể phải truyền máu và / hoặc cắt bỏ tử cung.
- Tăng nguy cơ khi mang thai lần sau. Bị nhau tiền đạo trong khi mang thai làm tăng nguy cơ bị nhau tiền đạo và sinh non ở những lần mang thai sau.
Nếu được theo dõi các triệu chứng và xử trí kịp thời khi bị chảy máu trong nhau tiền đạo, người mẹ và thai nhi sẽ không sao. Điều quan trọng nhất cần ghi nhớ: Đại đa số phụ nữ bị nhau tiền đạo hoặc nhau bám thấp đều sinh con khỏe mạnh một cách an toàn.
Xem thêm: