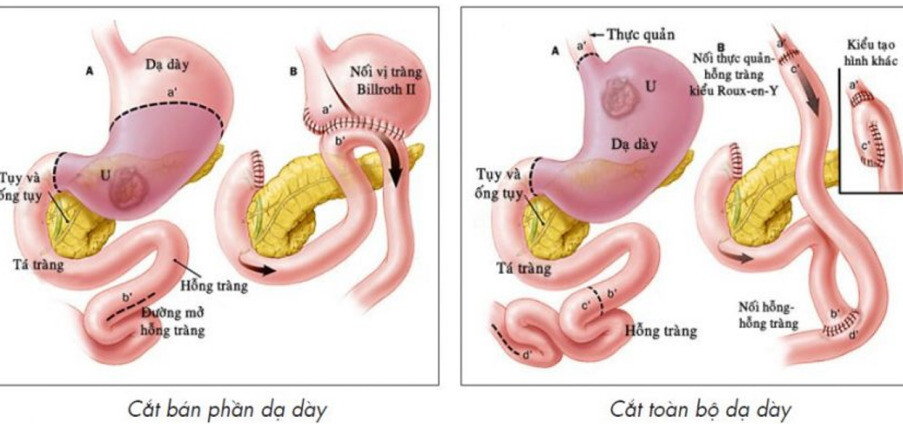
Có 3 phương pháp phẫu thuật cắt dạ dày chính:
- Cắt bán phần dạ dày: là lấy đi một phần của dạ dày, thông thường là phần dưới.
- Cắt dạ dày toàn bộ: là lấy đi toàn bộ dạ dày.
- Cắt tạo hình dạ dày hình ống (gastric sleeve): là cắt đi phần bên trái của dạ dày. Kĩ thuật này thường dùng trong các phẫu thuật giảm cân.
PTCDD sẽ không làm mất đi khả năng tiêu hóa đồ ăn. Tuy nhiên, bạn có thể cần phải thay đổi lối sống sau phẫu thuật này.
Chỉ định PTCDD
Phẫu thuật này được chỉ định để điều trị các vấn đề về dạ dày khi các phương pháp khác không có tác dụng. Bác sĩ có thể chỉ định PTCDD để điều trị các bệnh lý sau:
- Khối u lành tính.
- Chảy máu dạ dày
- Viêm
- Thủng dạ dày
- Polyp, hoặc các khối tăng sinh trong dạ dày
- Ung thư dạ dày
- Loét dạ dày – tá tràng nghiêm trọng
Một số phương pháp PTCDD cũng có thể được chỉ định để điều trị béo phì bằng cách làm cho dạ dày nhỏ đi. Điều này có thể giúp bạn ăn ít hơn. Tuy nhiên, cắt dạ dày chỉ là một phương pháp điều trị béo phì thích hợp khi mà các điều trị khác đã thất bại. Một số phương pháp điều trị ít xâm lấn hơn gồm:
- Chế độ ăn uống
- Tập thể dục
- Dùng thuốc
- Các tư vấn khác.
Các phương pháp phẫu thuật
Có 3 phương pháp PTCDD chính:
Cắt bán phần dạ dày
Trong quá trình phẫu thuật, phẫu thuật viên sẽ cắt bỏ nửa dưới của dạ dày. Họ cũng có thể loại bỏ cả những hạch bạch huyết lân cận nếu các tế bào ung thư đã di căn đến hạch.
Bác sĩ phẫu thuật cũng sẽ khâu đóng phần tá tràng lại. Tá tràng là phần đầu ruột non – nơi đầu tiên tiếp nhận thức ăn được tiêu hóa từ dạ dày. Sau đó nối thông phần còn lại của dạ dày với ruột non.
Cắt dạ dày toàn bộ
Phẫu thuật viên sẽ lấy đi toàn bộ dạ dày rồi nối thực quản trực tiếp với ruột non.
Cắt tạo hình dạ dày hình ống (gastric sleeve)
Phẫu thuật viên có thể cắt bỏ đến ¾ dạ dày trong phương pháp này. Bác sĩ sẽ tạo hình phần còn lại của dạ dày thành dạng hình ống. Cách này sẽ tạo ra một dạ dày mới dài hơn và nhỏ hơn.
Chuẩn bị trước mổ
Bác sĩ sẽ chỉ định thực hiện các xét nghiệm máu và chẩn đoán hình ảnh trước khi phẫu thuật nhằm đảm bảo các tiêu chuẩn sức khỏe cần cho cuộc mổ. Ngoài ra, bác sĩ cũng sẽ thăm khám lâm sàng và khai thác tiền sử bệnh tật trước đó của người bệnh.
Trong quá trình khám tổng thể, bạn cần phải thông báo cho bác sĩ các loại thuốc mà bạn đang dùng. Cần phải chắc chắn nêu rõ được đầy đủ các loại thuốc này, kể cả các loại thuốc không kê đơn và thuốc bổ. Bởi vì bạn có thể phải ngừng sử dụng một số loại thuốc nhất định trước khi phẫu thuật
Nếu bạn đang trong thai kì hoặc nghi ngờ có thai hay các bệnh lý khác, ví dụ như đái tháo đường, bạn nên thông báo với bác sĩ.
Bạn cũng nên ngừng hút thuốc nếu có, vì việc hút thuốc sẽ kéo dài thời gian bình phục. Nó cũng có thể gây ra các biến chứng khác, đặc biệt là các biến chứng liên quan đến nhiễm trùng và các vấn đề về phổi.
Các kỹ thuật cắt dạ dày
Có 2 kĩ thuật chính trong phẫu thuật cắt dạ dày. Cả hai đều cần thực hiện phương pháp gây mê toàn thân. Điều này có nghĩa là bạn sẽ có một giấc ngủ sâu và cũng sẽ không cảm thấy đau đớn trong suốt cuộc mổ.
Mổ mở: Phẫu thuật viên sẽ dùng một đường rạch lớn duy nhất, sau đó kéo lớp da, cơ và mô để tiếp cận dạ dày.
 Hình ảnh minh họa kĩ thuật mổ nội soi được chia sẻ từ nguồn: https://www.aimsindia.com/Mổ nội soi: Đây là kĩ thuật mổ xâm lấn tối thiểu. Nó sử dụng các đường rạch nhỏ và các công cụ chuyên dụng. Kĩ thuật này thường ít gây đau đớn hơn và cho phép lành thương nhanh hơn. Kĩ thuật này còn có tên gọi khác là “phẫu thuật lỗ khóa” hay cắt dạ dày hỗ trợ nội soi (LAG)
Hình ảnh minh họa kĩ thuật mổ nội soi được chia sẻ từ nguồn: https://www.aimsindia.com/Mổ nội soi: Đây là kĩ thuật mổ xâm lấn tối thiểu. Nó sử dụng các đường rạch nhỏ và các công cụ chuyên dụng. Kĩ thuật này thường ít gây đau đớn hơn và cho phép lành thương nhanh hơn. Kĩ thuật này còn có tên gọi khác là “phẫu thuật lỗ khóa” hay cắt dạ dày hỗ trợ nội soi (LAG)
LAG thường được ưu tiên hơn phẫu thuật mổ mở. Đây là kỹ thuật tiên tiến hơn với tỉ lệ biến chứng cũng thấp hơn.
Bác sĩ ngoại khoa có thể đề nghị phẫu thuật mổ mở khi điều trị một số tình trạng bệnh lý nhất định, ví dụ như ung thư dạ dày.
Nguy cơ của phẫu thuật cắt dạ dày
Những rủi ro của PTCDD có thể xảy ra gồm:
- Trào ngược dạ dày
- Tiêu chảy
- Hội chứng dạ dày rỗng nhanh – một hội chứng không dung nạp nghiêm trọng
- Nhiễm trùng vết mổ
- Nhiễm trùng trong lồng ngực
- Chảy máu nội tạng
- Rò rỉ dịch dạ dày tại vị trí phẫu thuật
- Buồn nôn
- Nôn
- Rò rỉ dịch dạ dày vào thực quản gây sẹo, chít hẹp hoặc co thắt
- Tắc nghẽn ruột non
- Thiếu vitamin
- Sụt cân
- Chảy máu
- Khó thở
- Viêm phổi
- Tổn thương các tổ chức lân cận
Bạn hãy khai báo đầy đủ tiền sử bệnh tật và các loại thuốc hiện dùng với bác sĩ, và thực hiện đúng tất cả các hướng dẫn chuẩn bị trước mổ để giảm thiểu các nguy cơ của cuộc phẫu thuật.
Hậu phẫu
Sau phẫu thuật, bác sĩ sẽ khâu đóng vết mổ và băng bó cẩn thận. Người bệnh sẽ được đưa đến phòng hậu phẫu của bệnh viện. Điều dưỡng chịu trách nhiệm sẽ theo dõi các dấu hiệu của bạn trong suốt quá trình hồi phục.
Người bệnh có thể ở lại bệnh viện trong 1-2 tuần sau phẫu thuật. Sau mổ, bệnh nhân sẽ được đặt một ống thông nhỏ đi qua mũi để đặt vào dạ dày. Bác sĩ sẽ hút dịch dạ dày qua ống thông để tránh các triệu chứng buồn nôn và nôn.
Bạn sẽ được nuôi dưỡng qua đường tĩnh mạch cho đến khi có thể ăn uống lại một cách bình thường.
Hãy báo với bác sĩ ngay nếu bạn phát hiện thấy bất cứ triệu chứng hay cơn đau bất thường nào xuất hiện trong quá trình hậu phẫu.
Thay đổi lối sống
Sau khi xuất viện, bạn có thể sẽ phải điều chỉnh một số thói quen ăn uống của mình:
- Chia nhỏ các bữa ăn trong ngày
- Tránh các thực phẩm chứa nhiều chất xơ
- Ăn các đồ ăn giàu canxi, sắt và vitamin C, vitamin D.
- Bổ sung vitamin
Quá trình phục hồi sau PTCDD có thể sẽ mất một thời gian dài. Cuối cùng, dạ dày và ruột non sẽ giãn dần ra. Sau đó bạn có thể ăn các thực phẩm có nhiều chất xơ hơn và ăn các bữa ăn lớn hơn. Bạn cũng cần phải xét nghiệm máu thường xuyên để đảm bảo rằng bạn vẫn đang nhận đủ chất dinh dưỡng thiết yếu sau phẫu thuật.
Xem thêm: