Vi khuẩn tả
Mặc dù bệnh tả dễ điều trị nhưng hàng năm vẫn có 3-5 triệu người nhiễm bệnh và dẫn đến hơn 100000 người chết trên toàn thế giới.
Đặc điểm vi khuẩn tả
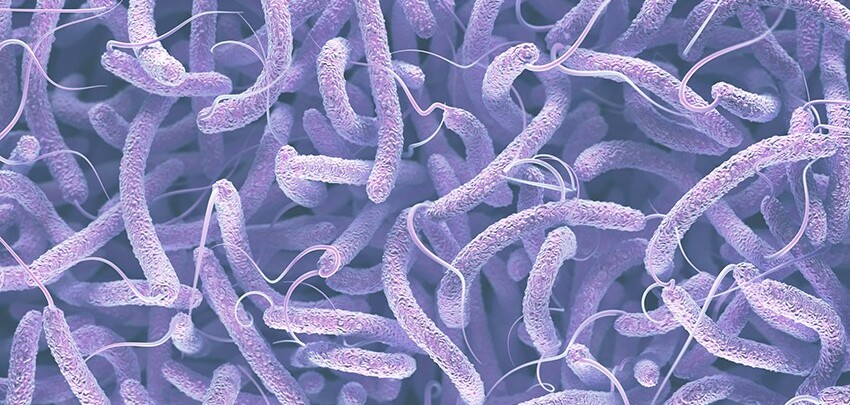
Vi khuẩn tả có tên khoa học là Vibrio Cholarae. Phẩy khuẩn tả thuộc họ Vibrionaceae, có chung đặc điểm với họ Enterobacteriaceae là vi khuẩn có hình cong như dấu phẩy, bắt màu gram âm, không sinh nha bào, di động được nhờ có lông.
Vi khuẩn tả Vibrio Cholerae được chia thành nhiều loại khác nhau tùy thuộc vào kháng nguyên của chúng, bao gồm:
- Vibrio cholerae O1: đây là nhóm vi khuẩn tả có khả năng sản xuất ra độc tố đường ruột và gây nên bệnh dịch tả.
- Vibrio cholerae O139: chúng gây bệnh tả nhờ vào độc tố ruột và kháng nguyên điều hòa độc tố TCP.
- Vibrio cholerae không phải O1 và không phải O139: là những vi khuẩn thuộc nhóm huyết thanh từ O2 đến O138. Những vi khuẩn thuộc nhóm này không có khả năng gây bệnh dịch tả mặc dù chúng vẫn có khả năng gây viêm đường ruột cấp tính.
Chúng phát triển tốt trong môi trường dinh dưỡng thường, môi trường kiềm (pH >7), ở môi trường thích hợp như trong nước, thức ăn, trong các động vật biển (cá, cua, sò biển...) v.v... nhất là trong nhiệt độ lạnh, phẩy khuẩn tả có thể sống được vài ngày đến 2-3 tuần. Phẩy khuẩn tả dễ bị diệt bởi nhiệt độ 80°C trong 5 phút, bởi hoá chất thông thường và môi trường axit.
Vi khuẩn tả gây bệnh ở người bằng cách xâm nhập qua hệ tiêu hóa. Vi khuẩn tả có trong phân hoặc môi trường xung quanh, ao hồ, xuất hiện ở thực phẩm nhiễm bẩn và được tiêu hóa ở con người. Dịch tiêu hóa ở dạ dày có tính axit là hàng rào bảo vệ cơ thể đầu tiên trước vi khuẩn tả. Nếu vượt qua được dạ dày, vi khuẩn tả sẽ xuống được ruột non là nơi có môi trường pH kiềm thuận lợi cho sự sinh sôi và phát triển của chúng.
Nhờ vào các kháng nguyên bám dính, vi khuẩn tả sống lâu được tại ruột non và sản xuất ra nhiều độc tố để gây bệnh. Khi gắn kết vào các tế bào biểu mô đường ruột, vi khuẩn tả làm thay đổi tính chất màng tế bào, đưa đến các rối loạn cân bằng nước và điện giải trong lòng ruột, hậu quả là tình trạng tiêu chảy cấp tính.
Triệu chứng và dấu hiệu nhiễm bệnh
Thời kỳ ủ bệnh là từ 1 đến 3 ngày. Bệnh tả có thể bán cấp, tiêu chảy nhẹ và không biến chứng hoặc một bệnh nguy hiểm có thể gây tử vong.
Người nhiễm bệnh sẽ biểu hiện các triệu chứng lâm sàng sau khoảng 2 đến 5 ngày.
Bệnh khởi phát đột ngột với triệu chứng đi ngoài phân lỏng dữ dội. Lúc đầu phân có thể ít, sệt sau đó nhanh chóng trở nên điển hình với tính chất:
- Lỏng, toàn nước
- Màu trắng đục như nước vo gạo có lẫn hạt trắng lổn nhổn
- Mùi tanh hoặc như gạch cua màu trắng nhạt
- Đi ngoài nhiều lần, số lượng nhiều, có thể lên 40-50 lần/ngày, mất 5-10 lít nước/ngày
Các triệu chứng đi kèm như đau bụng và nôn nhiều. Trường hợp đi ngoài quá nhiều lần có thể dẫn đến mất nước và rối loạn điện giải dẫn đến chuột rút, suy kiệt, mệt lả và nguy hiểm đến tính mạng.
Một số triệu chứng mất nước như:
- Da nhăn nheo
- Mắt trũng
- Khô miệng
- Giảm tiết như giảm bài tiết mồ hô
- Nhịp tim nhanh
- Hạ huyết áp
- Chóng mặt, hoa mắt
- Giảm cân nhanh
Tình trạng sốc có thể gây suy tuần hoàn và de dọa tính mạng cần cấp cứu kịp thời.
Chẩn đoán
Vi khuẩn tả được phát hiện trong chất thải của bệnh nhân.
- Xét nghiệm soi tươi phân là phương pháp phát hiện vi khuẩn tả trực tiếp. Người bệnh được yêu cầu lấy một mẫu phân, tốt nhất là trước khi được điều trị. Mẫu phân cần được tiến hành xét nghiệm trong vòng 2 giờ sau đó. Vi khuẩn tả được nhận diện dưới kính hiển vi quang học với hình ảnh phẩy khuẩn, di động nhanh nhờ lông đuôi ở một đầu. Tuy nhiên soi tươi phân tìm vi khuẩn tả có tỷ lệ phát hiện bệnh thấp.
- Xét nghiệm nuôi cấy phân cũng có giá trị để chẩn đoán phẩy khuẩn tả. Bệnh phẩm là phân người được cấy vào các môi trường dinh dưỡng chọn lọc, quan sát đặc điểm vi khuẩn mọc sau một thời gian.
- Kỹ thuật di truyền phân tử: Sử dụng kỹ thuật phản ứng chuỗi men polymerase (PCR) để xác định đoạn gen đặc hiệu của phẩy khuẩn tả.
- Xét nghiệm huyết thanh học: Sau nhiễm vi khuẩn tả, cơ thể có các loại kháng thể ngưng kết, kháng thể trung hoà và kháng thể kháng độc tố ruột. Xét nghiệm huyết thanh phát hiện kháng thể ngưng kết được tiến hành trong nghiên cứu, trên thực tế ít có giá trị trong giám sát, phát hiện bệnh tả.
Điều trị
Nguyên tắc điều trị bệnh tả là điều trị càng sớm càng tốt. Chủ yếu là bổ sung nhanh và kịp thời lượng nước và điện giải đã mất.
Bồi phụ nước và điện giải
- Bù nước bằng đường uống: áp dụng cho những trường hợp nhẹ, giai đoạn đầu chưa mất nước nhiều và giai đoạn hồi phục. Có thể áp dụng tại nhà hoặc ở các cơ sở y tế.
- Các loại dịch dùng đường uống: Oresol (ORS) (gồm NaCL 3,5g, NaHCO3 2,5g KCL 1,5g và glucose 20g) pha với một lít nước sôi để nguội. Có thể pha dịch thay thế: 8 thìa nhỏ (thìa cà phê) đường, 1 thìa nhỏ muối pha trong 1 lít nước uống; hoặc nước cháo 50g và một nhúm (3,5g) muối hoặc nước dừa non có pha một nhúm muối.
Nên cho uống theo nhu cầu. Nếu nôn nhiều nên uống từng ngụm nhỏ.
- Trong các trường hợp không uống được thì cần phải bổ sung bằng truyền dịch qua đường tĩnh mạch và phải nhập viện để theo dõi sát tình trạng.
- Một người nặng khoảng 70kg thì cần bổ sung ít nhất 7 lít dịch.
Sử dụng kháng sinh hợp lý theo kháng sinh đồ. Theo khuyến cáo của Tổ chức Y tế Thế giới, việc lạm dụng kháng sinh điều trị bệnh tả cũng có thể làm gia tăng tình trạng kháng kháng sinh.
Một số thuốc kháng sinh thường được dùng:
- Nhóm Fluoroquinon: Ciprofloxacin, norfloxacin, ofloxacin...
- Azithromycin
- Cloramphenicol
Dinh dưỡng
Nên cho người bệnh ăn sớm, ăn thức ăn lỏng, dễ tiêu. Đối với trẻ đang còn bú, cho trẻ bú mẹ nhiều hơn.
Không dùng các nhóm thuốc làm giảm nhu động ruột
Phòng ngừa
- Thực hiện các biện pháp thực hành vệ sinh cá nhân (rửa tay bằng xà phòng thường xuyên trước khi ăn và sau khi đi vệ sinh), vệ sinh môi trường (sử dụng nhà tiêu hợp vệ sinh, không vứt rác xuống các ao, hồ gây ô nhiễm nguồn nước, diệt ruồi); an toàn vệ sinh thực phẩm (ăn chín, uống chín).
- Tăng cường cung cấp nước sạch và vệ sinh môi trường.
- Tăng cường an toàn vệ sinh thực phẩm, đặc biệt là tại các cơ sở chế biến thực phẩm, chợ, nhà hàng, bếp ăn tập thể, trường học, thức ăn đường phố...
- Tiêm vắc xin
Hiện nay có 3 loại vắc xin tả được chứng minh là an toàn, sinh miễn dịch và có hiệu quả:
- Vắc xin tả chết toàn tế bào với tiểu đơn vị B tái tổ hợp tinh chế của độc tố tả (WC/rBS), uống 2 liều cách nhau 10 - 15 ngày, có tác dụng bảo vệ 85 - 90% trong 6 tháng
- Vắc xin tả chết toàn tế bào hiện đang được sử dụng ở Việt Nam (WC), uống 2 liều cách nhau 10-15 ngày, hiệu lực bảo vệ 66%
- Vắc xin tả sống đã làm yếu đi (CVD 103-HgR), uống 1 liều, bảo vệ cao 95%.
 Tiêm vắc xin tả là biện pháp hỗ trợ phòng ngừa dịch bệnh tả. Nguồn ảnh: https://hms.harvard.edu.
Tiêm vắc xin tả là biện pháp hỗ trợ phòng ngừa dịch bệnh tả. Nguồn ảnh: https://hms.harvard.edu. Tổ chức Y tế Thế giới chính thức khuyến nghị sử dụng vắc xin tả trong những khu vực khẩn cấp (thiên tai, địch họa) như là biện pháp y tế công cộng bổ trợ cho các biện pháp phòng bệnh như cải thiện hệ thống cấp nước hợp vệ sinh và giáo dục sức khoẻ.
Một số lưu ý khi đi đến vùng có dịch bệnh tả:
- Ăn đồ ăn do bản thân chuẩn bị
- Tránh ăn salad, rau quả chưa chế biến
- Đảm bảo đồ ăn được nấu chín, nước được đun sôi
- Tránh ăn đồ ăn đường phố